உள்ளடக்கம்
பிற பிரிவுகள்உங்கள் பிள்ளைக்கு ஆஸ்துமா இருப்பதைக் கேட்க பயமாக இருக்கும். அதிர்ஷ்டவசமாக, நிலைமையைக் கட்டுப்படுத்தவும், உங்கள் குழந்தையின் வாழ்க்கைத் தரத்தை மேம்படுத்தவும் வழிகள் உள்ளன. ஆஸ்துமா கட்டுப்பாட்டு திட்டத்தை உருவாக்க அவர்களின் குழந்தை மருத்துவருடன் இணைந்து பணியாற்றுங்கள், இது பெரும்பாலும் நீண்ட கால மற்றும் விரைவான நிவாரண மருந்துகளை உள்ளடக்கியது. ஆஸ்துமாவைக் கட்டுப்படுத்த மருந்துகள் உதவக்கூடும், அறிகுறிகளை மோசமாக்கும் சுற்றுச்சூழல் தூண்டுதல்களிலிருந்து உங்கள் குழந்தையையும் ஒதுக்கி வைக்க வேண்டும். சில விடாமுயற்சியுடன், நீங்களும் குழந்தை மருத்துவரும் உங்கள் குழந்தையின் ஆஸ்துமாவைக் கட்டுப்படுத்தவும், அவற்றின் அறிகுறிகளைக் கட்டுப்படுத்தவும் முடியும்.
படிகள்
3 இன் முறை 1: ஆஸ்துமா தாக்குதல்களுக்கு சிகிச்சையளித்தல்
தாக்குதலின் போது உங்கள் குழந்தையின் அறிகுறிகளின் தீவிரத்தை மதிப்பிடுங்கள். உங்கள் பிள்ளை தொடர்பு கொள்ள முடிந்தால், அவர்கள் எவ்வளவு மோசமாக உணர்கிறார்கள் என்பதை விவரிக்க அவர்களிடம் கேளுங்கள். மிதமான அறிகுறிகளில் மார்பு இறுக்கம், மூச்சுத்திணறல் மற்றும் இருமல் ஆகியவை அடங்கும். உரத்த மூச்சுத்திணறல், சுவாசிப்பதில் சிரமம், பேசுவதில் சிக்கல் ஆகியவை மிகவும் தீவிரமான அறிகுறிகளாகும்.
- உங்கள் குழந்தை அல்லது குறுநடை போடும் குழந்தை தொடர்பு கொள்ள மிகவும் இளமையாக இருந்தால், கேட்கக்கூடிய மூச்சுத்திணறல் மற்றும் இருமலை சரிபார்க்கவும். அவர்கள் மிகவும் கிளர்ந்தெழுந்தால் அல்லது வருத்தப்பட்டால், அவர்களின் அறிகுறிகள் தீவிரமாக இருக்கலாம். மூச்சு விடுவதில் சிக்கல் அல்லது காற்றை மூடுவது அவசரகால அறிகுறிகளாகும்.

கடுமையான அறிகுறிகளுக்கு அவசர சேவைகளை அழைக்கவும். உங்கள் பிள்ளைக்கு மூச்சுவிட முடியாவிட்டால், குழப்பமாகத் தெரிந்தால், நீல உதடுகள் அல்லது விரல் நகங்கள் இருந்தால், அல்லது நடப்பதில் அல்லது பேசுவதில் சிக்கல் இருந்தால் உடனடியாக மருத்துவ உதவியை நாடுங்கள். செயல் திட்டத்தின்படி விரைவான நிவாரண மருந்துகளை வழங்கவும், ஆம்புலன்ஸ் வரவழைக்கவும்.
உங்களிடம் ஒன்று இருந்தால், உச்ச ஓட்ட மீட்டருடன் ஒரு வாசிப்பை எடுத்துக் கொள்ளுங்கள். உங்கள் பிள்ளை எவ்வளவு முடியுமோ அவ்வளவு ஆழமாக சுவாசிக்கவும், மீட்டரின் ஊதுகுழலைச் சுற்றி உதடுகளை இறுக்கமாக மூடவும். பின்னர் அவை கடினமாகவும் விரைவாகவும் வெடிக்க வேண்டும்.- உச்ச ஓட்ட மீட்டர் என்பது நுரையீரலில் இருந்து காற்று ஓட்டத்தை அளவிடும் ஒரு சாதனம். உங்கள் குழந்தை இயல்பான வரம்பை நிறுவ அறிகுறிகளை அனுபவிக்காதபோது அவர்களின் உச்ச ஓட்ட மீட்டரைப் பயன்படுத்த வேண்டும்.
- தாக்குதலின் போது அவர்களின் மதிப்பெண்ணை அவற்றின் சாதாரண வரம்போடு ஒப்பிடுக. அவர்களின் தனிப்பட்ட சிறந்த 80% க்குள் இருக்கும் மதிப்பெண் சாதாரண வரம்பிற்குள் இருக்கும். அவர்களின் தனிப்பட்ட சிறந்த 50% முதல் 79% வரை மதிப்பெண் மிதமான அறிகுறிகளைக் குறிக்கிறது. 50% க்கும் குறைவான மதிப்பெண்கள் மருத்துவ எச்சரிக்கை.

அல்புடெரோல் போன்ற குறுகிய கால மூச்சுக்குழாயைப் பயன்படுத்துங்கள். உங்கள் குழந்தைக்கு அவர்களின் மருந்துக்கு ஏற்ப இன்ஹேலரைப் பயன்படுத்த உதவுங்கள். எடுத்துக்காட்டாக, அவர்களின் குழந்தை மருத்துவர் மிதமான மார்பு இறுக்கத்திற்கு 2 பஃப்ஸையும், சுவாசிப்பதில் சிக்கல் அல்லது கேட்கக்கூடிய மூச்சுத்திணறலுக்கு 4 பஃப்ஸையும் பரிந்துரைக்கலாம்.
கார்டிகோஸ்டீராய்டு ஒன்றை பரிந்துரைத்தால் அவற்றை நிர்வகிக்கவும். தேவைப்பட்டால், உங்கள் குழந்தை அவர்களின் மருந்துக்கு ஏற்ப வாய்வழி அல்லது உள்ளிழுக்கும் ஸ்டீராய்டு எடுத்துக் கொள்ளுங்கள். கார்டிகோஸ்டீராய்டுகள் பெரும்பாலும் கடுமையான ஆஸ்துமாவுக்கு பரிந்துரைக்கப்படுகின்றன, குறிப்பாக குழந்தைகளில்.அவை காற்றுப்பாதையில் வீக்கத்தைக் குறைக்கின்றன மற்றும் மூச்சுத் திணறல் போன்ற அறிகுறிகளைப் போக்கும்.
- உங்கள் பிள்ளை உள்ளிழுக்கும் கார்டிகோஸ்டீராய்டை எடுத்துக் கொண்டால், தொற்றுநோய்களைத் தடுக்க அதைப் பயன்படுத்தியபின் அவற்றைப் பற்றிக் கொள்ளுங்கள்.
- கார்டிகோஸ்டீராய்டுகள் குழந்தைகளின் வளர்ச்சியைக் குறைக்கும், எனவே அவை பெரும்பாலும் மிதமான அல்லது கடுமையான அறிகுறிகளின் காலங்களில் மட்டுமே தினமும் பயன்படுத்தப்படுகின்றன. இருப்பினும், ஆஸ்துமாவைக் கட்டுப்படுத்துவதன் நன்மைகள் மெதுவான வளர்ச்சியின் அபாயத்தை விட அதிகமாகும்.
உங்கள் குழந்தையின் அறிகுறிகளை 2 முதல் 4 மணி நேரம் கண்காணிக்கவும். உங்கள் பிள்ளைக்கு அவசர சிகிச்சை தேவையில்லை என்றால், அவர்கள் விரைவான நிவாரண மருந்துகளைப் பயன்படுத்திய பிறகு 2 முதல் 4 மணி நேரம் அவர்கள் மீது ஒரு கண் வைத்திருங்கள். அந்த நேரத்தில், ஒவ்வொரு 20 முதல் 60 நிமிடங்களுக்கும் பரிந்துரைக்கப்பட்டபடி அவர்கள் இன்ஹேலரைப் பயன்படுத்துங்கள். அவர்களின் மிதமான அறிகுறிகள் 4 மணி நேரத்திற்கும் மேலாக நீடித்தால், அவர்களின் குழந்தை மருத்துவரை அழைக்கவும்.
- விரைவான நிவாரண மருந்துகளைப் பயன்படுத்தினாலும் உங்கள் குழந்தையின் அறிகுறிகள் கடுமையாகிவிட்டால், அவசரகால சேவைகளை அழைக்கவும்.
உங்கள் பிள்ளைக்கு வாரத்திற்கு 2 அல்லது அதற்கு மேற்பட்ட தாக்குதல்கள் இருந்தால் குழந்தை மருத்துவரை அணுகவும். உங்கள் குழந்தையின் ஆஸ்துமா நன்கு கட்டுப்படுத்தப்படும் போது, அவர்கள் சில அறிகுறிகளை அனுபவிக்க வேண்டும். அவர்களுக்கு விரைவான நிவாரண மருந்து அடிக்கடி தேவையில்லை. அவர்கள் வாரத்திற்கு இரண்டு முறைக்கு மேல் பயன்படுத்த வேண்டியிருந்தால், அவர்களின் நீண்டகால ஆஸ்துமா கட்டுப்பாட்டு மருந்துகளை சரிசெய்யுமாறு மருத்துவரிடம் கேளுங்கள்.
3 இன் முறை 2: ஆஸ்துமா கட்டுப்பாட்டு திட்டத்தை உருவாக்குதல்
குழந்தை மருத்துவரிடம் நீண்ட கால மற்றும் விரைவான நிவாரண மருந்துகளைப் பற்றி விவாதிக்கவும். உங்கள் குழந்தையின் குழந்தை மருத்துவர் ஒரு உள்ளிழுக்கும் நீண்ட கால மூச்சுக்குழாய் போன்ற தினசரி கட்டுப்பாட்டு மருந்தை பரிந்துரைப்பார். விரிவடைய அப்களுக்கு, குழந்தை மருத்துவர் அல்புடெரோல் போன்ற குறுகிய கால மருந்துகளையும் பரிந்துரைப்பார்.
- குழந்தை மருத்துவர் உள்ளிழுக்கும் அல்லது வாய்வழி கார்டிகோஸ்டீராய்டுகள் மற்றும் ஒவ்வாமைக்கான மருந்துகளையும் பரிந்துரைக்கலாம்.
- நீண்டகால கட்டுப்பாட்டு மருந்துகள் தினமும் எடுத்துக் கொள்ளப்படுகின்றன மற்றும் ஆஸ்துமா விரிவடைவதைத் தடுக்க உதவுகின்றன. விரைவான நிவாரண மருந்துகள் விரிவடையும்போது காற்றுப்பாதைகளைத் திறக்கப் பயன்படுகின்றன. ஆஸ்துமா நன்கு கட்டுப்படுத்தப்படும்போது, உங்கள் பிள்ளைக்கு வாரத்திற்கு ஒன்று அல்லது இரண்டு முறைக்கு மேல் விரைவான நிவாரண மருந்துகள் தேவையில்லை.
உங்கள் பிள்ளை தினசரி கட்டுப்பாட்டு மருந்துகளை இயக்கியபடி எடுத்துக் கொள்ளுங்கள். நீண்ட கால ஆஸ்துமா மருந்துகள் மாத்திரை, திரவ மற்றும் உள்ளிழுக்கும் வடிவங்களில் கிடைக்கின்றன. அறிகுறிகள் இல்லாவிட்டாலும், ஒவ்வொரு நாளும் உங்கள் குழந்தைக்கு ஆஸ்துமா கட்டுப்பாட்டு மருந்தை எடுக்க உதவுங்கள்.
- எவ்வளவு மருந்து எடுக்க வேண்டும், எப்போது எடுக்க வேண்டும், இன்ஹேலர் அல்லது நெபுலைசரை எவ்வாறு பயன்படுத்துவது என்பதை விளக்க குழந்தை மருத்துவரிடம் கேளுங்கள்.
- உங்கள் குழந்தையின் மருந்துகளுடன் வரும் அனைத்து வழிமுறைகளையும், இணைக்கப்பட்ட துண்டுப்பிரசுரங்களையும் நீங்கள் படித்துள்ளீர்கள் என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள். உங்கள் குழந்தையின் சிகிச்சை திட்டம் அவர்களின் மருந்துகளை எவ்வாறு நிர்வகிப்பது என்பதை முழுமையாக விளக்க வேண்டும். உங்களுக்கு ஏதாவது சந்தேகம் இருந்தால் உங்கள் குழந்தை மருத்துவரிடம் அல்லது மருந்தாளரிடம் கேளுங்கள்.
அவற்றின் இன்ஹேலருடன் ஒரு ஸ்பேசரை இணைக்கவும், எனவே அதைப் பயன்படுத்த எளிதானது. குழந்தைகளுக்கு பெரும்பாலும் இன்ஹேலர்களை சரியாகப் பயன்படுத்துவதில் சிக்கல் உள்ளது, எனவே உங்கள் குழந்தையின் இன்ஹேலருக்கு பொருந்தக்கூடிய ஸ்பேசரைக் கேளுங்கள். இன்ஹேலரை அசைத்து, 1 முதல் 2 டெஸ்ட் பஃப்ஸை காற்றில் தெளிக்கவும், அதை ஸ்பேசரின் திறப்புடன் இணைக்கவும், பின்னர் உங்கள் பிள்ளை ஸ்பேசரின் ஊதுகுழலைச் சுற்றி உதடுகளை இறுக்கமாக மூடுங்கள். 1 பஃப் (அல்லது இயக்கியது போல) தெளிக்க இன்ஹேலரை அழுத்தவும், உங்கள் பிள்ளை மெதுவாகவும் ஆழமாகவும் சுவாசிக்கவும்.
- அவர்கள் மருந்துகளை உள்ளிழுத்த பிறகு, அவர்கள் வாயிலிருந்து ஸ்பேசரை வெளியே எடுக்கலாம். அவர்கள் 10 விநாடிகள் தங்கள் மூச்சைப் பிடித்துக் கொள்ளுங்கள். பின்னர், அவர்கள் உதடுகளை குத்திக்கொண்டு மெதுவாக தங்கள் வாய் வழியாக சுவாசிக்க வேண்டும்.
- ஒரு ஸ்பேசர் மருந்தைச் சேகரிக்கிறது, எனவே இன்ஹேலர் ஸ்ப்ரேக்களுடன் கவனமாக நேரம் சுவாசிக்க வேண்டிய அவசியமில்லை. உங்கள் குழந்தை மருத்துவர் அல்லது மருந்தாளரிடமிருந்து சரியான ஸ்பேசருக்கு மருந்து தேவைப்படலாம்.
உங்கள் பிள்ளைக்கு இன்ஹேலரைப் பயன்படுத்த முடியாவிட்டால் நெபுலைசரைப் பயன்படுத்துங்கள். குழந்தை மருத்துவர் சிறு குழந்தைகளுக்கும் சில மருந்துகளுக்கும் ஒரு நெபுலைசரை பரிந்துரைக்கலாம். இயந்திரத்துடன் குழாய் இணைக்கவும், மருந்து கோப்பை சரியான அளவோடு நிரப்பவும். இயந்திரத்தை இயக்கவும், உங்கள் பிள்ளை 10 முதல் 15 நிமிடங்கள் வரை ஊதுகுழலாக மெதுவாகவும் ஆழமாகவும் சுவாசிக்கவும்.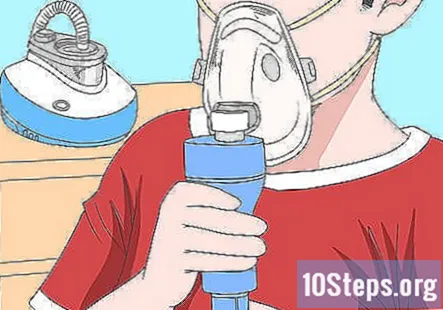
- ஒரு நெபுலைசர் திரவ மருந்தை மூடுபனியாக மாற்றுகிறது. குறிப்பிட்ட வழிமுறைகள் மாறுபடும், எனவே உங்கள் தயாரிப்பை இயக்கியபடி பயன்படுத்தவும்.
உங்கள் குழந்தையின் குழந்தை மருத்துவரிடம் எழுதப்பட்ட செயல் திட்டத்தை உருவாக்கவும். உங்கள் குழந்தையின் பள்ளிக்கு ஒரு நகலை வழங்கவும். முதல் பிரிவில் தினசரி கட்டுப்படுத்தி மருந்துகள் பற்றிய தகவல்களைச் சேர்க்கவும். அடுத்து, ஆஸ்துமா அறிகுறிகள் மிதமாக இருந்தால் என்ன செய்வது என்று எழுதுங்கள். மூன்றாவது பிரிவில், அவசரநிலை ஏற்பட்டால் என்ன செய்வது என்பது குறித்த தகவல்களை வழங்கவும்.
- எடுத்துக்காட்டாக, "இருமல் மற்றும் மார்பு இறுக்கம் மிதமானதாக இருந்தால், ஒவ்வொரு 20 நிமிடங்களுக்கும் 2 பஃப் அல்புடெரோலை எடுத்துக் கொள்ளுங்கள். 1 மணி நேரத்தில் அறிகுறிகள் மேம்படவில்லை என்றால், வாய்வழி ஸ்டீராய்டு எடுத்துக் கொள்ளுங்கள்."
- கடுமையான மூச்சுத் திணறலுக்கு, ஒரு செயல் திட்டம் "15 நிமிடங்களுக்குள் அறிகுறிகள் மேம்படவில்லை என்றால் 4 பஃப்ஸ் அல்புடெரோல், வாய்வழி ஸ்டீராய்டு மற்றும் அவசரகால சேவைகளை அழைக்க" அறிவுறுத்தலாம்.
- செயல் திட்டம் உங்கள் குழந்தையின் பெயருடன் செவிலியர் அலுவலகத்தில் வெளியிடப்படும். குழந்தை மருத்துவர் அதில் கையெழுத்திட வேண்டும். திட்டத்திற்கு கூடுதலாக, நீங்கள் செவிலியருக்கு கூடுதல் இன்ஹேலர் மற்றும் உங்கள் பிள்ளைக்குத் தேவைப்படும் வேறு எந்த மருந்துகளையும் வழங்க வேண்டும். உங்கள் பிள்ளைக்கு போதுமான வயது இருந்தால், அவர்கள் ஒரு கூடுதல் இன்ஹேலரை அவர்களுடன் எடுத்துச் செல்லலாம், அதோடு மருத்துவரின் எழுத்துப்பூர்வ அங்கீகாரமும் அதைப் பயன்படுத்த அனுமதிக்கப்படுகிறார்கள்.
- செயல் திட்டத்தில் என்ன தகவல்களைச் சேர்க்க வேண்டும் என்பது குறித்து குழந்தை மருத்துவரை அணுகவும். கூடுதலாக, https://www.nhlbi.nih.gov/files/docs/public/lung/asthma_actplan.pdf இல் தேசிய சுகாதார நிறுவனத்தின் வார்ப்புரு செயல் திட்டத்தைப் பார்க்கவும்.
- உங்கள் குழந்தையின் இயல்பான சுவாசத்தை உச்ச ஓட்ட மீட்டருடன் பதிவுசெய்க. உங்கள் பிள்ளை ஆழமாக உள்ளிழுத்து, அவர்களின் உச்சநிலை ஓட்டம் மீட்டரின் ஊதுகுழலைச் சுற்றி உதடுகளை இறுக்கமாக மூடுங்கள். பின்னர், அவர்கள் தங்களால் முடிந்தவரை விரைவாகவும் விரைவாகவும் வெடிக்க வேண்டும்.
- படிகளை 3 முறை மீண்டும் செய்யவும், பின்னர் அதிக மதிப்பெண்ணைப் பதிவு செய்யவும். அறிகுறிகளை அவர்கள் அனுபவிக்காதபோது அவர்களின் தனிப்பட்ட சிறந்த மதிப்பெண் விரிவடையும்போது ஒரு ஒப்பீட்டை வழங்கும்.
3 இன் முறை 3: சுற்றுச்சூழல் தூண்டுதல்களை நீக்குதல்
உங்கள் பிள்ளையை இரண்டாவது புகைப்பிலிருந்து விலக்கி வைக்கவும். அகற்ற புகையிலை புகை மிக முக்கியமான சுற்றுச்சூழல் தூண்டுதலாகும். உங்கள் வீடு, கார் அல்லது உங்கள் குழந்தையைச் சுற்றி யாரையும் புகைபிடிக்க அனுமதிக்காதீர்கள்.
- யாராவது வெளியில் புகைபிடிக்கும் போது, புகை துகள்கள் இன்னும் அவற்றில் நீடிக்கும், மேலும் அவை உங்கள் குழந்தையின் ஆஸ்துமாவை மோசமாக்கும்.
வாரந்தோறும் தாள்களைக் கழுவி, தூசி-தடுப்பு மெத்தை அட்டைகளைப் பயன்படுத்துங்கள். தூசி மற்றும் தூசிப் பூச்சிகள் ஆஸ்துமாவை மோசமாக்கும், எனவே வாரந்தோறும் படுக்கை துணிகளை மாற்றலாம். அவர்களின் தாள்களை சூடான நீரில் கழுவவும், மற்றும் மெத்தை மீது ஒரு ஹைபோஅலர்கெனி, தூசி இல்லாத கவர் வைக்கவும்.
- நீங்கள் ஒரு தூசி-ஆதாரம், ஒவ்வாமை-அழிக்க முடியாத மெத்தை அட்டையை ஆன்லைனில் அல்லது வீட்டு பொருட்கள் மற்றும் துறை கடைகளில் வாங்கலாம்.
வாரந்தோறும் உங்கள் வீட்டிற்கு வெற்றிடம் மற்றும் தூசி. அவை அதிக விலை கொண்டவை என்றாலும், ஆஸ்துமா உள்ளவர்களுக்கு HEPA வடிப்பான்களைக் கொண்ட வெற்றிட கிளீனர்கள் சிறந்தவை. அவை காற்றில் வீசுவதற்குப் பதிலாக நன்றாக தூசி சேகரிக்கின்றன. உங்கள் வெற்றிடத்தில் HEPA வடிப்பான் இல்லையென்றால், காற்றோட்டத்தை அதிகரிக்க நீங்கள் வெற்றிடமாக இருக்கும்போது சாளரங்களைத் திறக்கவும்.
- கூடுதலாக, உங்கள் வீட்டிலுள்ள அனைத்து மேற்பரப்புகளையும் ஈரமான துணியால் தவறாமல் தூசுபடுத்த வேண்டும்.
பூச்சிகளைத் தடுக்க உடனடியாக உணவைத் தூக்கி, குழப்பங்களை சுத்தம் செய்யுங்கள். பூச்சிகள் மற்றும் அச்சு ஆகியவை தூண்டுதல்களாக இருக்கின்றன, எனவே உணவை வெளிக்கொணர்வதைத் தவிர்க்கவும். மெஸ்ஸை ஒட்டிக்கொண்டு பூச்சிகளை ஈர்க்க விடாதீர்கள், மேலும் அச்சு வளர்ச்சியைத் தடுக்க குளிர்சாதன பெட்டியை தவறாமல் சுத்தம் செய்யுங்கள்.
- நீங்கள் பூச்சிகளைத் தடுக்க வேண்டும் என்றால், பூச்சிக்கொல்லி ஸ்ப்ரேக்களுக்கு பதிலாக தூண்டில் அல்லது பொறிகளைப் பயன்படுத்துங்கள்.
அச்சு தரைவிரிப்புகள், ஓடுகள், சுவர்கள் அல்லது கூரைகளை சரிபார்த்து மாற்றவும். நீங்கள் ஒரு அச்சுப் பகுதியைக் கண்டால், ஒரு பிளம்பர் அதை ஏற்படுத்திய கசிவு சிக்கலைக் கண்டறியவும். கூடுதலாக, குளியலறை ஓடுகள் மற்றும் ஷவர் திரைச்சீலைகள் போன்ற குறைந்தது வாரந்தோறும் அச்சு வளர்ச்சிக்கு வாய்ப்புள்ள சுத்தமான பகுதிகள்.
- ஒரு மழை எடுத்த பிறகு, அச்சு வளர்ச்சியைத் தடுக்க ஷவர் திரைச்சீலை கொத்து விட்டு விடாமல் நீட்டவும். பயன்பாட்டிற்குப் பிறகு ஷவர் பகுதியை உலர ஒரு ஸ்கீகி அல்லது டவலைப் பயன்படுத்துவதும் உதவியாக இருக்கும்.
உங்களுக்கு சொந்தமான எந்த செல்லப்பிராணிகளும் உங்கள் குழந்தையின் படுக்கையறைக்கு வெளியே இருப்பதை உறுதிப்படுத்திக் கொள்ளுங்கள். உங்களிடம் செல்லப்பிராணிகள் இருந்தால், முடிந்தால் அவற்றை வெளியே வைக்கவும். குறைந்தபட்சம், செல்லப்பிராணிகளை உங்கள் குழந்தையின் அறையிலிருந்து வெளியே வைத்து, படுக்கையறை கதவை மூடி வைக்கவும்.
- உங்கள் செல்லப்பிராணி உங்கள் குழந்தையின் அறிகுறிகளை மோசமாக்கினால், குழந்தை மருத்துவரை அணுகவும். அவர்கள் ஒவ்வாமை மருந்துகளை பரிந்துரைக்கலாம் அல்லது ஒரு நண்பர் அல்லது உறவினரிடம் புதிய வீட்டை வழங்குமாறு பரிந்துரைக்கலாம்.
உங்கள் குழந்தையை ஒரு ஒவ்வாமை நிபுணரால் பரிசோதிக்கவும். மகரந்தம், உடற்பயிற்சி அல்லது சளி மற்றும் பிற வைரஸ்கள் போன்ற உங்கள் குழந்தையின் ஆஸ்துமாவை பாதிக்கும் பல தூண்டுதல்கள் உள்ளன. இந்த தூண்டுதல்கள் என்ன என்பதை ஒரு ஒவ்வாமை நிபுணர் தீர்மானிக்க முடியும், இதன் மூலம் உங்கள் குழந்தையின் வெளிப்பாட்டை நீங்கள் குறைக்க முடியும். இது உங்கள் குழந்தையின் ஆஸ்துமாவை சிறப்பாக நிர்வகிக்க உதவும்.
- உங்கள் குழந்தையின் குழந்தை மருத்துவரிடம் ஒரு நிபுணரிடம் பரிந்துரைக்குமாறு கேளுங்கள்.
சமூக கேள்விகள் மற்றும் பதில்கள்
வீட்டில் என் குழந்தையின் ஆஸ்துமாவுக்கு சிகிச்சையளிக்க வழிகள் உள்ளதா?

போர்டு சான்றளிக்கப்பட்ட குழந்தை மருத்துவர் டாக்டர் ஷான் பெர்கர் கலிபோர்னியா மெட்ரோ பகுதியில் உள்ள சான் டியாகோவை தளமாகக் கொண்ட ஒரு போர்டு சான்றளிக்கப்பட்ட குழந்தை மருத்துவர் ஆவார். டாக்டர் பெர்கர் புதிதாகப் பிறந்த குழந்தைகள், குழந்தைகள் மற்றும் இளம் பருவத்தினருக்கு விரிவான முதன்மை பராமரிப்பை வழங்குகிறார், தடுப்பு மருத்துவத்தில் கவனம் செலுத்துகிறார். டாக்டர் பெர்கர் கலிபோர்னியா பல்கலைக்கழகத்தில் உளவியல் துறையில் பி.ஏ., சான் டியாகோ மற்றும் சிகாகோவில் இல்லினாய்ஸ் பல்கலைக்கழகத்தில் எம்.டி. டாக்டர் பெர்கர் யு.சி.எஸ்.எஃப் / ஃப்ரெஸ்னோ சமூக மருத்துவ மையங்கள் / பள்ளத்தாக்கு குழந்தைகள் மருத்துவமனையில் ஒரு வதிவிடத்தை முடித்தார், அங்கு அவர் தலைமை குடியிருப்பாளராக தேர்ந்தெடுக்கப்பட்டார். யு.சி.எஸ்.எஃப் அறக்கட்டளை விருது அவருக்கு வழங்கப்பட்டுள்ளது மற்றும் அமெரிக்கன் அகாடமி ஆஃப் பீடியாட்ரிக்ஸின் ஃபெலோ ஆவார்.

உதவிக்குறிப்புகள்
- உங்கள் பிள்ளை விரைவான நிவாரண மருந்தை நம்பினால், அவர்கள் அதை எல்லா நேரங்களிலும் வைத்திருக்க வேண்டும். மருந்து இன்ஹேலர்களை எடுத்துச் செல்வது, அவர்களின் பள்ளியின் நர்சிங் அலுவலகத்தில் மற்றும் வீட்டில் வைத்திருப்பது குறித்து அவர்களின் குழந்தை மருத்துவரை அணுகவும்.
- உங்கள் குழந்தையின் பள்ளியைத் தொடர்புகொண்டு, பொருத்தமான மருத்துவ வெளியீடுகளில் நீங்கள் கையெழுத்திட்டுள்ளீர்கள் என்பதை உறுதிப்படுத்திக் கொள்ளுங்கள். ஆஸ்துமா தாக்குதல் ஏற்பட்டால் எந்தவொரு மருந்தையும் நிர்வகிக்க நீங்களும் உங்கள் குழந்தையின் குழந்தை மருத்துவரும் அனுமதி வழங்க வேண்டும்.
எச்சரிக்கைகள்
- உங்கள் பிள்ளை அவர்களின் ஆஸ்துமா கட்டுப்பாட்டு மருந்தை இயக்கியபடி எடுத்துக்கொள்வதை உறுதிப்படுத்திக் கொள்ளுங்கள். மருத்துவரிடம் ஆலோசிக்காமல் மருந்துகளை உட்கொள்வதை நிறுத்த வேண்டாம்.
- உங்கள் பிள்ளைக்கு மூச்சுவிட முடியாவிட்டால், குழப்பமாகத் தெரிந்தால், நீல உதடுகள் அல்லது விரல் நகங்கள் இருந்தால், பேசுவதில் சிக்கல் இருந்தால் அல்லது சுயநினைவை இழந்தால் அவசரகால சேவைகளை அழைக்கவும்.